Де знаходиться Клімактеричні розлади у Дніпрі?
Хто лікуе Дитячі хвороби у Дніпрі?
Реклама 2026:
Малотравматичное дренирование абсцессов селезенки позволило нам спасти жизнь некоторых больных заведомо обреченных на гибель при проведении открытой операции.
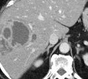
В структуре хирургических заболеваний абсцессы селезенки занимают скромное место. Однако те нозологические причины, приводящие к возникновению абсцессов селезенки часто отражают крайне тяжелое состояние больного. В отличие от абсцессов брюшной полости другой локализации, таких как: абсцессы печени и забрюшинного пространства, абсцессы селезенки не встречались первичными или самостоятельными заболеваниями (без обнаружения первичного очага), а всегда являлись четкими осложнениями какого- либо процесса.
В структуре областного гнойно-септического центра им. Святого Луки (В.Ф. Войно-Ясенецкого) г. Днепропетровска в год наблюдается 4- 6 больных с абсцессами селезенки, при 600 госпитализируемых больных в среднем ежегодно.
Основная масса более 90% больных с абсцессами селезенки это: нагноения посттравматических гематом, не диагностированных раннее во время полученных травм.
Больные из отдаленных больниц могут доставляться как с лихорадкой неясного генеза, а при наличии современной аппаратуры диагноз абсцесса селезенки не вызывает сомнений и больного доставляют в нашу клинику с уже известным диагнозом для проведения оперативного лечения.
Стандартные операции или как сейчас принять говорить «золотым стандартом» в данной ситуации является открытая спленэктомия. Тем более, что основная масса этих пациентов работоспособные мужчины, получившие различные травмы. Прогноз как правило благоприятный.
Другое дело тяжелые больные с абсцессами селезенки, проведение спленэктомии которым, равносильно смерти больного. Данным больным, а их было за 4 года – 7 человек (до 2007г.) и в 2007г. уже 2 человека, был выбран несколько рискованный способ операций – чрезкожное дренирование абсцессов селезенки под контролем УЗИ.
То трепетное отношение к ткани селезенки и риск ожидаемого кровотечения не привело к распространению этого способа лечения.
В литературе практически не встречаются работы, по данной тематике. Но вынужденное состояние безысходности врача перед тяжелым больным заставляет искать возможный выход в проведении рискованных манипуляций.
Впервые данная проблема открытой стала перед нами при поступлении молодого человека с 3-х камерным сердцем, дожившего до 17 лет. Больному с такой врожденной патологией не один анестезиолог не соглашался провести обезболивание. Больной перенес септическую пневмонию, осложнившуюся двумя абсцессами печени и одним абсцессом селезенки. Проведена пункция 2-х абсцессов печени при помощи набора Ившина и установлен катетер FR-9, в селезенку установлен подключичный катетер по той же технологии диаметром 1.4 мм. Больной выздоровел. Удачное излечение одного больного позволила повести рискованные манипуляции у 4-х больных с тяжелой сердечной патологией: ИБС, мерцательная аритмия, инфаркты селезенки с инфицированием и развитием абсцесса. Операции проводились по той же методике с использованием иглы Ившина. Все результаты хорошие, абсцессы дренированы, случаев кровотечения не было. Один больной умер от продолжающихся тромболэмболий и инфаркт-пневмонии. Двое больных оперировано на фоне тяжелого сепсиса и развития множественных пиемических очагов, в т.ч. и селезенке. Дренирование было удачным. Контрольное исследование на УЗИ и КТ определили отсутствие полостных структур, один больной умер от раневого истощения.
По мере развития некоторого опыта пункционного дренирования абсцессов селезенки, разрабатывались и тактические приемы, позволяющие ( как нам кажется ) избежать главного осложнения: внутрибрюшного кровотечения.
При обнаружении абсцессов селезенки на начальных этапах лечения больному производилось консервативная терапия антибиотиками широкого спектра ( или по чувствительности из « посевов» крови ). Данная терапия имеет не только общий лечебный эффект, но и позволяет сформировать более плотную капсулу, вокруг абсцесса через которую проводится пункция селезенки. Перед дренированием под контролем УЗИ обязательно проводим КТ с проведением более точной разметки выбора места уколов. После поведения разметки на теле больного, визуализацию пункции поводим уже под контролем УЗИ. Пункция проводимая через места прилегания селезенки к брюшной стенки или в средине максимально выраженного воспалительного вала с образованием капсулы пока позволяла избегать возможным осложнений.
Изучая анамнез заболевания, важно сказать, что больные госпитализируются не раннее чем через 3-4 недели от момента первичного заболевания или травмы, что позволяет организму уже сформировать плотный вал вкруг капсулы селезенки в целом как очага инфекции.
В 2007г. учитывая положительные результаты местного лечения всех проведенных раннее пункций, решили несколько расшить показания к проведению данных манипуляций. Было проведено 2 пункции обычных посттравматических абсцессов селезенки у 2-ух молодых людей из 5-ти госпитализированных больных с данной патологией. Три человека были оперированы обычным открытым способом. Выбор был произведен учитывая прилежание патологического очага удобного для пункций и формирование грануляционного вала видимого на КТ и УЗИ. Пункцию производили в условиях операционной готовой к немедленному переходу на открытую операцию при визуализации кровотечения. УЗИ- контроль проводили до 30 мин. после окончания пункции и в течение первых суток, не менее 2-х раз в послеоперационном периоде при помощи переносного аппарата.
Результаты так же оказались положительными, наступило выздоровление больных с сохранением селезенки. Важно сказать, что изучение проведения пункционного дренирования абсцессов селезенки - перспективный метод дренирования гнойных очагов. Метод является спорным, рискованным и требует дополнительного изучения. Но нужно помнить, что малотравматичное дренирование абсцессов селезенки позволило нам спасти жизнь некоторых больных заведомо обреченных на гибель при проведении открытой операции.
Косульников С.О., Кравченко К.В., Тарнопольский С.А. Беседин А.М., Лобанов А.А.
Областной гнойно-септический центр им. Святого Луки
Дата публікації: 29.05.2013
Statistics: 489
Абсцеси черевної порожнини можуть розташовуватися в будь-якій частині черевної порожнини та заочеревинного простору. Найчастіше вони розвиваються після хірургічних втручань, травм, інфекційно-запальних захворювань органів черевної порожнини, що особливо супроводжуються розвитком перитоніту та перфорації. Прояви включають загальну слабкість, пропасницю, біль у животі. Діагноз ставиться з урахуванням КТ. Лікування має на увазі хірургічне або черезшкірне дренування.